Ausgabe 65
ADHS Aktuell
Im heutigen Newsletter steht das für viele Menschen mit ADHS wichtige, aber noch wenig erforschte, Thema «Hochsensibilität» im Zentrum. Dr. med. Eveline Breidenstein beleuchtet in ihrem umfassenden Artikel Grundlagen der Wahrnehmung, Bereiche der Hochsensibilität, Diagnostik, Behandlung sowie den Arousal. In einer Übersicht zeigt sie anhand von Aussagen betroffener Frauen Wahrnehmungen, Auswirkungen und Bewältigungsstrategien auf.
Aufgrund ihrer grossen Erfahrung in der Begleitung von hochsensiblen Menschen, kennt und benennt Corinne Huber nicht nur die Schwierigkeiten, sondern auch die positiven Aspekte der Hochsensibilität. Sie thematisiert zudem die spezifischen Bedürfnisse im Bereich Therapie, Beratung und Coaching.
und Coaching. Unter der Rubrik «Im Blickpunkt» verweist Isolde Schaffter-Wieland auf interessante News und Studien mit entsprechenden Links. Dies zu Themen wie Behandlungsabbruch von PatientInnen mit ADHS, Vorteile von Neurofeedback bei Kindern mit ADHS, Substanzgebrauchsstörung bei Erwachsenen mit ADHS, Prävalenz von Knochenbrüchen bei Kindern und Jugendlichen mit ADHS sowie Muster der Remission von ADHS im Erwachsenenalter.
Am Schluss finden Sie einen Safe-The-Date Hinweis auf die Mitgliedertagung der SFG ADHS.
Herzliche Grüsse
Felicitas Furrer und Isolde Schaffter-Wieland
Hypersensitivität, Arousal und ADHS
Dr. med. Eveline Breidenstein, FMH Innere Medizin, Ottenbacherstr. 6, 8912 Obfelden Vorstandsmitglied SFG ADHS, Diese E-Mail-Adresse ist vor Spambots geschützt! Zur Anzeige muss JavaScript eingeschaltet sein!
Viele ADHS-Menschen zeigen Hypersensitivitätszeichen in irgendeiner Form (emotional, sozial, oder bestimmte hypersensible Wahrnehmungssinne) – von der bekannten Reizfilterstörung mit genereller Reizüberflutung ganz zu schweigen. Bei ADHS-Betroffenen mit Symptomen einer ASS sind sie noch häufiger zu finden.
Unser In einem Seminar der Gehirn- und Traumastiftung Graubünden vom 3.12.2020 sprachen vier Fachleute zum Thema: Der Psychologe Andreas Müller referierte über die Grundlagen der Hochsensibilität und ihre Diagnostik mittels qualitativem EEG, Frau Prof. Dominique Eich-Höchli über wissenschaftliche Studien zum Thema; Frau Marionna Münger informierte über die Grundlagen des Arousalzustands auf die allgemeine Leistungsfähigkeit und Frau Birgit Graf über Auswirkungen des Arousals auf psychotherapeutische und medikamentöse Therapiestrategien. Neben den referierten Themen führe ich als allergologisch und psychosomatisch interessierte Hausärztin noch eigene Gedanken und Erfahrungen an im Artikel.
Grundlagen der Wahrnehmung / Reizempfindung
Reize können auf physikalischem Weg (z.B. elektromagnetische Schallwellen oder Druck), durch physikalisch-chemische Reizung der Tast- oder Schmerzrezeptoren oder über chemische Botenstoffe wie Geruchsmoleküle im menschlichen Wahrnehmungssystem ankommen; daneben erfolgen auch Wahrnehmungen aus dem Körperinnern (z.B. Hunger, Schmerz, Schlafdruck, sexuelle Erregung). Alle diese Reize werden jedoch nicht immer gleich wahrgenommen und verarbeitet. Eigene Erlebnisse, wie z.B. traumatische Erfahrungen und die persönliche Erfahrung im Umgang mit «Hochreiz-Situationen» (erfolgreich gemeistert oder hilflos ausgeliefert gewesen), beeinflussen - neben der genetischen Veranlagung – den Grundarousal, also den Anspannungs- und Wachheitszustand. Ein erhöhter Arousal führt meistens zu verstärkter Wahrnehmung von äusseren und inneren Reizen. Zusätzlich verändern auch aktuelle hormonelle Zustände wie Menstruationszyklus und aktueller Stresszustand, die allgemeine Empfindlichkeit der Reizempfindung und die spür- und messbare Reaktion darauf.
Hochsensibilität = Hypersensitivität = High sensitive processing
Hochsensible Menschen reagieren bereits auf kleinere Reize (= tiefere Wahrnehmungsschwelle) und bei Reizen normaler Intensität mit einer stärkeren bzw. überstarken Wahrnehmung (= normale Reizintensität führt u.U. zu unangenehm hoher Erregung). Zitat Elaine N. Aaron, Kalifornien.
Bereiche der Hochsensibilität
Hochsensibilität kann sich in verschiedensten Wahrnehmungsbereichen zeigen:
- Hochsensible Menschen nehmen z.B. im sozio-emotionalen Bereich häufig schon kleine Veränderungen wahr (sie spüren, was in der Luft liegt). Um diese Wahrnehmungen für sich zuerst einordnen und die Folgen bedenken zu können, und weil sie unter Umständen auch stärker in Erregung geraten und dadurch blockiert sind, brauchen sie Zeit, bis sie reagieren («komplexes Entscheidungsverhalten»), sie wirken dadurch zurückhaltend oder blockiert. Grundsätzlich werden die Gefühle und Gedanken anderer intensiver wahrgenommen, so dass sie stärker mitleiden und auch gute Situationen intensiver erleben.
- Häufig sind sie besorgt um soziale Gerechtigkeit und zeigen ein starkes Mitgefühl.
- Sie zeigen teilweise auch schneller Schreckreaktionen und sind deshalb grundsätzlich ängstlicher.
- Viele Hochsensible sind künstlerisch begabt oder haben eine Leidenschaft für Kunst, da ein Aussen-Reiz im Vergleich zu normal sensiblen Menschen zu einer intensiveren ästhetischen Wahrnehmung führt und entsprechend klarer künstlerisch umgesetzt werden kann.
- Hochsensiblen Menschen fehlen auch in anderen Wahrnehmungsbereichen die Filter. Häufig werden sie durch andere Sinneswahrnehmungen stärker beeinflusst als der Durchschnittsmensch: So wird Licht schnell als grell oder normale Klänge als kreischend empfunden. Auch Gerüche oder Geschmacksempfindungen werden intensiver wahrgenommen, was manchmal zur Selbstisolation (zum Schutz vor Reizüberflutung) oder zu sehr einseitigem Essverhalten führt (dies kann unter Umständen in einem Skorbut enden!).
Diagnostik
Die Hochsensibilität kann mittels Fragebögen oder qualitativem EEG (= Q-EEG) ermittelt werden. Im Q-EEG erfolgt die Reizantwort nach evozierten Potentialen (s. Abb. 1) sowohl im direkten Wahrnehmungszentrum als auch im dahinter geschalteten Verarbeitungssystem (retikuläre Aktivierung) und im assoziativen Kortex stärker als bei der Referenzpopulation.
Abb. 1: Beispiel der Reizantwort im EEG bei visueller Provokation
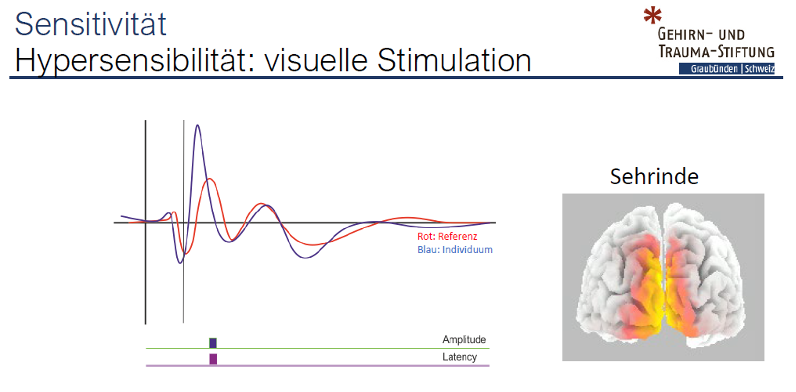
Evolutionäre Bedeutung der Hochsensibilität
Sind hochsensible Menschen der aussernormale Teil der Normalverteilung in der Gausschen Kurve, welcher dazu führt, dass die Mehrheit der Menschen ein normales Leben führen kann – trotz allen Reizen, Unterhaltungsmöglichkeiten und kulturellen Errungenschaften des 21. Jahrhunderts, von denen sich unsere Steinzeitvorfahren weder hätten abgrenzen müssen noch für sie entscheiden können? Oder sind die Hochsensiblen schlicht die Spitze der Wahrnehmungs-Evolution, also die evolutionär Fittesten, ohne deren Wahrnehmungsfähigkeiten keiner von uns «Normalen» in der Natur mehr überleben würde?
Ob Hochsensibilität für den betroffenen Menschen zum Segen oder Fluch wird, hängt – wie viele persönliche Eigenheiten – davon ab, ob diese Besonderheit, dank weiterer Begabungen und glücklicher Lebensumstände, als herausragendes Merkmal fürs eigene berufliche Biotop genutzt werden kann (siehe erfolgreiche Kunstschaffende). Im negativen Fall führen diese Sensibilitäten u.U. zu einer sich selbst dekonditionierenden Abwärtsspirale von Isolation und Vermeidung. Als Beispiel zu beobachten unter den Verfechtern der Multiple Chemical Sensitivity Syndrom-Theorie, welche sich wegen multiplen subjektiven Unverträglichkeiten von diversen Stoffen (etwa von chemisch hergestellten Stoffen, natürlichen Gerüchen, Giftstoffen aus beispielsweise zahnärztlichem Material, bestimmten Nahrungsmitteln oder Textiloberflächen) aus dem Alltag zurückziehen, um Reize zu vermeiden. Dieses Vermeidungsverhalten lässt die Betroffenen leider zunehmend empfindlicher werden gegenüber den Reizen und führt nicht zur Besserung der Lebensqualität, sondern oft in die Invalidität.
ADHS und Hochsensibilität
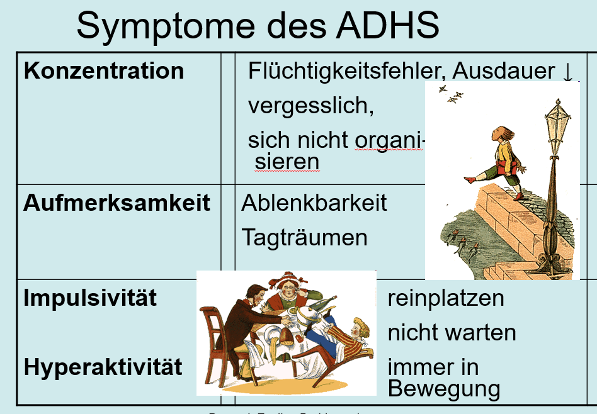
Es gibt nur wenige Studien zur Komorbidität von ADHS und allgemeiner sensorischer Hypersensitivität. Frau Prof. Dominique Eich zitierte eine Zusammenstellung der oben erwähnten Hypersensitivitäten bei ADHS durch Terry Matlen, 2008 oder auch die grosse Assoziation bei Denise Bijlenga, 2017 (bis 40% der von einer ADHS betroffenen Frauen und 20% der Männer). Grundsätzlich ist eine Hypersensititivät bei vielen Menschen mit ADHS unbestritten, gehört sozusagen schon zu den erweiterten Diagnosekriterien (vgl.Abb. 2; die Zusammenstellung von P. Wender von 1995, rot markierte Items).
Abb. 2: ADHS-Leitsymptome nach Wender

Daneben zeigen sich bei einigen ADHS-Betroffenen auch Nahrungsmittelunverträglichkeiten oder Allergien (als Beispiel gelte die Zusammenstellung von L. Pelsser und Team von 2009. Eine individuell angepasste Eliminationsdiät zur Behandlung der ADHS-Symptomatik kann sowohl die eigentlichen ADHS-Symptome (Inca-Studie von Pelsser et al. 2008, Review https://doi.org/10.1371/journal.pone.0169277 ) als auch eine allgemeine Empfindlichkeit und Allergien bessern (Erfahrung der Verfasserin).
Behandlung der Hochsensibilität
Die Hochsensibilität soll nicht mit Stimulantien behandelt werden, da sie per se nicht eine Krankheit ist. Andererseits bessert sich durch die Stimulantientherapie die allgemeine Filterfunktion, so dass während der Medikamentenwirkungsdauer auch die Überempfindlichkeit auf Reize abnimmt.
Eine Patientenanekdote mag dies illustrieren:
14-jähriges, hochintelligentes Mädchen mit Erschöpfungszustand und Schulverweigerung in der 1. Sekundarklasse; auch das Einkaufen von Kleidern führte aufgrund der Überreizung jeweils nach 30 Minuten zum fluchtartigen Verlassen des Warenhauses und nach kurzer Zeit zu Hause zum erneuten Drängen nach der nächsten Einkaufgelegenheit (die Kleider fehlten ja noch immer). Aufgrund stark verminderter Selbstorganisation und der ADHS-Diagnose des Bruders entstand der Verdacht auf ADHS. Die abklärende Kinder- und Jugendpsychiaterin konnte zwar in den Fragebogen einzelne Hinweise auf ADHS finden, da sich aber weder in den Testuntersuchungen noch im Q-EEG klare ADHS-Zeichen zeigten, war die Diagnose formal nicht zu stellen. Die Schulsituation drohte zu eskalieren.
Nach Rücksprache mit mir, gab die Mutter ihrer Tochter 5mg Ritalin an einem schulfreien Tag – und ging mit ihr einkaufen. Zur Überraschung aller verkündete das Mädchen nach 45 Minuten Kleidereinkauf, dass es nun auch noch Schuhe benötige…. Aufgrund dieser positiven Stimulantienwirkung erhielt es eine regelmässige Methylphenidatmedikation und hat nun erfolgreich die Maturität im anspruchsvollen Englisch-Immersions-Typ bestanden.
Hyper- und Hypoarousal
Arousal
Zur Grundlage der Reizverarbeitung gehört eine generelle Reaktionsfähigkeit des Organismus; technisch gesprochen, muss die «Wahrnehmungs- und Reaktionsfähigkeit angeschaltet» sein. Der Arousalzustand beschreibt den Grunderregungszustand des ZNS, von dem aus alle ZNS-Aktivitäten, also auch körperliche, physische und emotionale Reaktionen und Wahrnehmungen ausgehen. Nur mit einem genügend hohen, ausgewogenen Arousal ist die Möglichkeit zur Aufmerksamkeit und Reaktion gegeben.
Der Grunderregungszustand kann grob in drei Stufen eingeteilt werden: Koma – Schlaf – Wachheit; der Arousal wird aus den Tiefen des retikulären Systems und dem Thalamus gesteuert via ARAS (aufsteigendes retikuläres Aktivierungs-System).
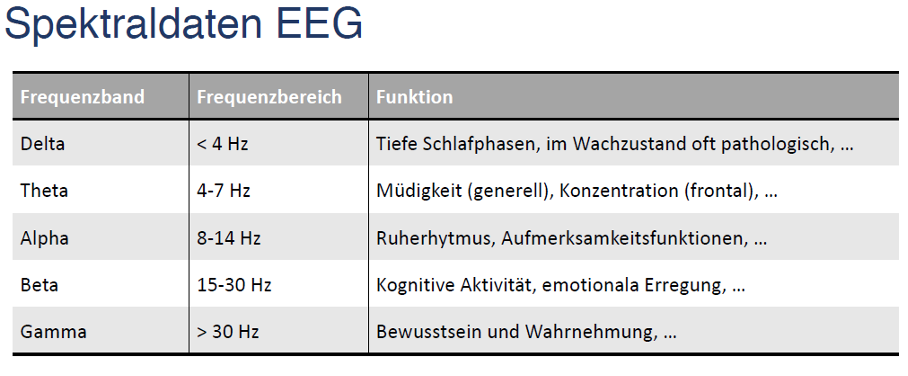
Der Grad des Arousals kann mittels elektrodermaler Aktivität, Pupillometrie, Herzfrequenzvariabilität oder EEG-Frequenzbereich (v.a. Theta-Beta-Ratio), siehe Abb. 3 oder subjektiv mit Fragebögen gemessen werden.
ADHS und Hyper- bzw. Hypoarousal
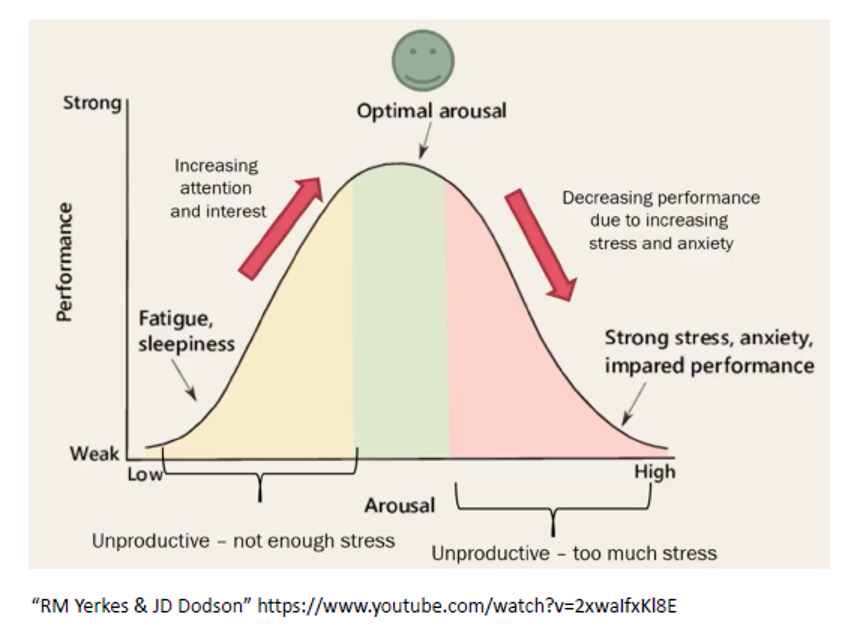
Viele ADHS-Menschen schwanken zwischen Hyperarousal und Hypoarousal; dies wirkt sich bekanntermassen aus auf die Aufmerksamkeit und Impulsivität: Hyperarousal bewirkt impulsive bzw. hyperaktive Handlungen, Hypoarousal eine verminderte Aufmerksamkeit durch reduzierte Ausdauer, Motivation und Antrieb. Effiziente Schul- und Arbeitsleistungen sind nur in der mittleren Arousalzone möglich; vgl. Abb. 4
Abb. 4: Arousalzustände und Leistungsfähigkeit
Psychiatrische Symptomatik des Hyperarousals und Hypoarousals
Durch Hyperarousal und Hypoarousal entstehen aber auch Verhaltenszustände im erweiterten (über die ADHS-Symptomatik hinausgehenden) psychischen Bereich und in der sozialen Interaktion:
Der Zustand des Hyperarousals zeigt sich sozial in Reizbarkeit und Aggression bzw. Angst und Panik, sowie Schlafstörung; der Zustand des Hypoarousals als Apathie, Depressivität und Antriebsstörung, Rückzug bis zur Dissoziierung / Derealisation; Abb. 5
Abb 5: Zustände des Arousals und psychosoziale Auswirkung

Soziale Kompetenzen – im Sinne der an die sozialen Umstände angepassten Selbststeuerung – können nur im optimalen Zustand zwischen Hyper- und Hypoarousal aufgebaut werden. Menschen im Zustand der Extrempositionen sowohl von Hyper- als auch Hypoarousal wirken äusserlich erstarrt: im Untererregungszustand wegen Ohnmacht, Erschlaffung, emotionaler Leere; im Übererregungszustand als Erstarrung durch Überflutung.
Gerade auch zur Konfliktbewältigung ist diese Erstarrung unter Umständen stark hinderlich. Frau Birgit Graf referierte über den Zusammenhang zwischen der verminderten Aktivität im anterioren cingulären Cortex (durch verminderte Aktivität im limbischen System, anterioren Thalamus und anterioren Cingulum) und der verminderten Möglichkeit, zum Erarbeiten von Handlungsalternativen im Konfliktmonitoring. Das heisst, statt in Konfliktsituationen innerlich verschiedene Reaktionsweisen zu vergleichen, fühlen sich Menschen mit Hypoarousal ratlos und scheinen indifferent.
Behandlungsstrategie anhand des Arousalzustands
Therapeutisch ist es ganz wichtig, zwischen den Ursachen der Blockadezustände zu unterscheiden: Für den Zustand des Hypoarousals kann neben dem Erlernen von Selbstmotivation und -Motivatoren mit zeitnahen, positiven Rückmeldungen auch bewusste Bewegungsaktivierung eingesetzt werden: Sei es als kreislaufaktivierende Ausdauerleistung vor der geistigen Anstrengung oder als bewusst eingesetzte Körperaktivierung während der Konzentration (taktile Aktivierung z.B. mit Stressball zum Kneten, Kritzeln; Stricken oder Körperpositionsaktivierung mittels Sitzball oder Stehpult). Medikamentös kann eine niedrigdosierte Stimulantientherapie eingesetzt werden, häufig wirkt Dexamphetamin besser als Methylphenidat, um zu helfen, die Antriebs-Motivationsschwelle zu überwinden und eine bessere Selbstwirksamkeit zu erleben.
Ein weiteres Problem betrifft den negativen Hyperfokus, in den sensible ADHS-Menschen häufig geraten können – sie grübeln lange oder zeigen unangebrachte Sorgen. Es fällt ihnen schwer, Interpretations- und Handlungsalternativen zu überlegen und zu entwerfen. Dieses depressiv anmutende Verhaltensmuster kann unter Stimulantien-Wirkung besser überwunden werden; viele ADHS-Frauen mit intermittierender Medikation berichten, dass sie bewusst Stimulantien verwenden, um sich aus dem negativen Gedankendrehen rauszubringen.
Für ADHS-Menschen im Zustand des Hyperarousals sollen in erster Linie Psychotherapie und Coaching für die Alltagsstrukturierung (z.B. vermeiden von Reizüberflutung – auch im Beziehungsnetz, erarbeiten von Rückzugsmöglichkeiten, liebevolle Führung mit positiven Rückmeldungen) sowie das Erlernen von Entspannungsverfahren und Achtsamkeitstraining eingesetzt werden. Ist eine Medikation notwendig, sind bei posttraumatischem Hyperarousal eher SSRI indiziert. Unter Stimulantien verschlechtert sich häufig die Übererregung, so dass diese, falls nötig, sehr niedrig dosiert eintitriert werden müssen. Für posttraumatische Schlafstörungen können auch Alpha2-Antagonisten probiert werden.
Zusammenfassung
Hypersensibilität ist häufig bei ADHS mit und ohne ASS-Symptomatik. Sie kann sich sozio-emotional oder auch in anderen Wahrnehmungsbereichen äussern. Je nach Arousal (d.h. Grundaktivität) sowie lebensgeschichtlichen, psychosozialen Erfahrungen und somatischen Zuständen wirkt sich eine genetische Veranlagung zur hypersensiblen Wahrnehmung unterschiedlich stark aus.
Für die therapeutische Begleitung ist es wichtig, die Hypersensibilität als zusätzliche Auffälligkeit im Verhaltensspektrum von ADHS-Menschen zu kennen und in psychotherapeutische und medikamentöse Strategien einzubeziehen.
Eine Übersicht verschiedener Hypersensitivitäten und Folgesymptome sowie entsprechende Bewältigungsstrategien
Eine Zusammenfassung von Aussagen betroffener Frauen der ADHS-Selbsthilfegruppe Affoltern auf den Input „Hypersensitivität und ADHS“ vom 08.09.2021.
Zur Verfügung gestellt von Dr. med. Eveline Breidenstein
Somatosensorische Wahrnehmung
| Sicht- oder spürbare Folgen |
| Bewältigungsstrategien |
Dauergeräusche wie Uhrticken, Schnarchen des Bettnachbarn, Kühlschranksurren, Heizungsbrummen können nicht ausgeblendet werden | Schmerzen in den Ohren, Kopfschmerzen | Raum verlassen Ohrstöpsel | |
Empfindlichkeit auf das Knistern von industriellen Textilien | Vermeiden solcher Textilien | ||
Starker Lärm wie Baustelle oder Ambulanz-Sirene | Blockade, nicht mehr weiterlaufen können Fluchtreaktion | Vermeidung, Ohren zuhalten | |
Helles Licht blendet | Blendegefühl | Sonnenbrille tragen Storen sind tagsüber unten | |
Kleinste Lichtmengen stören beim Schlafen | Zu frühes Aufwachen | Augenbinde und Lichtschutz-Vorhänge | |
Sonnen-Unverträglichkeit in den Augen oder auf der Haut | Rote Augen, Sonnenbrand, Sonnenstich | Sonne meiden, Sonnenbrille | |
Geräusche, blinkende Reklamen, viele Leute im Einkaufszentrum | Sehr schnelle Ermüdung, Kopfschmerzen | Einkaufen in kleinen Läden; Shoppingcenter- Besuche delegieren Online-Shopping | |
Viele Leute auf engem Raum | Überforderungsgefühl, Kopfschmerzen | Rush Hour meiden (ÖV, Geschäfte) Keine Grossveranstaltungen | |
Geruchsempfindlichkeit (inkl. natürliche Gerüche wie Urin, Ethanol, Kaffee, Blumen) | Übelkeit, Kopfschmerzen | Parfum, Plätze und Gegenstände mit entsprechendem Geruch meiden | |
Berührungsempfindlichkeit (inkl. z.B. antippen des Gesprächspartners) | Erstarren bei Berührung Blockade Aggressivität | Kommunikation ans Gegenüber, nur verbal zu sprechen und für Berührungen anzufragen | |
Verdauungsaktivität innerlich unangenehm wahrnehmen | Verminderte Konzentrationsfähigkeit | Nur kleine Portionen essen, Blutzuckerschwankungen vermeiden |
Emotionale Wahrnehmung
| Sichtbare Folgereaktion |
| Bewältigungsstrategie |
Stimmungen anderer im Raum sofort wahrnehmen | Blockierung der eigenen kognitiven Leistung Verstummen | Rückbesinnung auf eine somato-sensorische Wahrnehmung | |
Negative, despektierliche Reaktionsweise anderer sehr persönlich nehmen | Tagelange depressive Verstimmung | Meidung von nicht nahestehenden Personen, die sich negativ verhalten (Kontaktabbruch); Information von nahestehenden Personen, diese Reaktionsweise zu vermeiden Fiktiver Brief an die auslösende Person | |
Diskussionen und Streit sehr persönlich nehmen | Ausrasten, handgreiflich werden | Sich zurückziehen, bevor der Streit eskaliert | |
Zu starkes Mitleid empfinden | In Tränen ausbrechen | Sich zurückziehen | |
Empfindlichkeit auf bestimmte Wörter (z.B. Scheisse, kotzen) | Unwohlgefühl bis subdepressiv, da Erinnerungen triggernd | Verbot dieser Wörter im nahen Umfeld | |
Erinnerungen an negative Situationen | Gedankenkarussell Dissoziatives Verstummen | Hörbuch (auch nachts, bis zum erneuten einschlafen) |
Grundsätzlich hilft es allgemein, genügend zu schlafen, die Tages- und Abend-Abläufe ritualisiert gleich zu halten, um weniger zu ermüden und die Reize besser verarbeiten zu können. Bei Ferienaufenthalten stets an den gleichen Ort zurückkehren.
Sensitivitätsfragebogen für Erwachsene und für Kinder der HBimed AG Chur finden Sie unter dem folgenden Link: https://sfg-adhs.ch/hypersensitivit%C3%A4t-fragebogen-der-hbimed-ag-chur.html
Wir danken der HBimed AG für die Genehmigung die Fragebogen zu verlinken.
Erhöhte Neurosensitivität – Hochsensitivität – Highly Sensitive Person
Kultivieren statt ignorieren, stilisieren oder stigmatisieren
«Wenn es hochsensiblen Menschen gut gehen soll, können sie nicht anders als anders zu leben.»
(Christine Prohribneac)
Corinne Huber, Mitglied SFG ADHS, eidg. Anerkannte Coachin, betriebliche Mentorin, Dipl. Craniosacral Therapeutin (EMR anerkannt), schulische Heilpädagogin. Zert. Med. Hypnosetherapeutin, spezialisiert auf ADHS und Hochsensibilität, eigene Praxis in Basel seit 2003
Die unterschiedlich starke Ausprägung der Sensibilität, der Empfindlichkeit eines jeden Menschen ist eine Veranlagung, ein Wesenszug, ein Persönlichkeitsmerkmal und keine Krankheit. Sie zeigt sich am auffälligsten in der Sinnes- und Gefühlswahrnehmung, aber auch in Denkmustern, der Resilienz und den daraus resultierenden Fähigkeiten und Bedürfnissen.
Liegt eine Veranlagung zu einer sehr breiten und vertieften Reizaufnahme vor, kann das auf eine Hochsensibilität hindeuten. Dies würde bedeuten, dass das Gehirn mehr Zeit braucht, die vielen Eindrücke zu verarbeiten und zu regenerieren, d.h. der hochsensible Mensch benötigt mehr reizarme Pausen, um den Überblick über die täglichen Anforderungen zu behalten und in seiner Kompetenz zu bleiben. «Hochsensibilität hat das Potential, eine Stärke zu sein», äussert Christina Pohribneac, Spezialistin für Hochsensibilität und Chefärztin der Klinik Heiligenfeld in Deutschland in einem Podcast. Sie habe viele Vorteile, berge aber auch Gefahren.
Der Begriff der Hochsensibilität wurde bereits 1996 durch die amerikanische Forscherin, Universitätsprofessorin und Psychotherapeutin Elaine N. Aaron bekannt. Er wird allerdings heute noch nicht abschliessend verstanden, teilweise verneint und als Modeerscheinung oder esoterisches Konstrukt abgelehnt. Dies manchmal mit dem Vorwurf, eine ADHS-Diagnose umgehen zu wollen.
Hochsensible waren schon immer das Salz der Erde
(nach Marcel Proust)
Die Benennung von äusserst sensiblen Merkmalen bei Menschen reicht bereits in die Zeit der Psychoanalyse zurück, was Michael Pluess nebst den aktuellen Forschungsergebnissen aufzeigt. Er ist Professor für Entwicklungspsychologie an der Queen Mary Universität in London und einer der führenden Forschungsexperten für Sensibilität bei Kindern und Erwachsenen. Weltweit werde in den nächsten zehn Jahren noch zunehmend, differenzierter und empirisch zum Thema "Empfindlichkeit" geforscht. Das Augenmerk richte sich dabei sowohl auf die Neurowissenschaft, die Physiologie und die Genetik, als auch auf realistische – anstelle von negativen oder überspitzt positiven – Merkmale der Hochsensibilität. Die Beziehung zwischen Hochsensibilität und Gesundheit liege dabei im Brennpunkt.
Bereits 2002 griff hierzulande der Psychiater und Chefarzt Samuel Pfeifer das Thema des sensiblen Menschen und möglichen Auswirkungen dieser Ausprägung in einem vielbeachteten Buch auf. Und die Psychiaterin Doris Ryffel wies 2003 auf die Hochsensibilität im Zusammenhang mit ADHS hin. Ihr Buch spricht viele ADHS-Betroffene an. Der Bestseller von Georg Parlow «Zart besaitet» (2003) half vielen Hochsensiblen, sich selbst besser zu verstehen. Coaches, Beraterinnen und Therapeuten wiederum können besser auf die speziellen Bedürfnisse ihrer Besucher und Besucherinnen eingehen und entsprechende Unterstützungsmassnahmen entwickeln. Die Forschung untersucht die Hochsensibilität in sich und nicht als Komorbidität von ADHS. Dabei wirft sie einen ausgewogenen Blick auf die Ressourcen. Eine Differenzialdiagnose speziell zwischen AD(H)S und Hochsensibilität wird spannend bleiben, wahrscheinlich ebenso auch aus dem Blickwinkel von Trauma und (partieller) Hochbegabung.
Das hochsensible Gehirn reagiert aktiver
Die natürliche Empfindlichkeit eines jeden Menschen wird laut Michael Pluess auf einem Kontinuum in eine niedere, höhere oder sehr hohe Sensibilität unterteilt. Dabei spielen Strukturen und Funktionen mehrerer Gehirnregionen – speziell auch im limbischen System – eine wichtige Rolle. Auch soziale Prägung, genetische und neurologische Ursachen werden untersucht, wobei ungefähr die Hälfte der Unterschiede auf genetische Faktoren hinweisen. Sensibilität lässt sich grundsätzlich trainieren (Meditation, Achtsamkeitstraining u.a.). Inwieweit jedoch eine Hochsensibilität «antrainiert» werden kann, ist Forschungsgegenstand. Es sieht eher so aus, dass stark einwirkende und überfordernde äussere Faktoren wie beispielsweise eine Bindungsthematik oder ein Trauma, eine Hochsensibilität auslösen können.
Bei der Veranlagung zu einer erhöhten Sensibilität wirken äussere Faktoren wie die visuelle, akustische und mediale Reizfülle sowie die gesteigerte Leistungserwartung und -geschwindigkeit der heutigen Zeit, sehr wahrscheinlich verstärkend – und führen schneller zu Überforderung. Distress wird von hochsensiblen Menschen subjektiv verstärkter wahrgenommen. Dementsprechend liegt auch eine gesteigerte Anfälligkeit gegenüber überfordernden Begebenheiten vor und diese schneller als traumatisch zu erleben. Umgekehrt kann eine auffällig niedrige Stressresistenz auf eine Hochsensibilität hinweisen. Oftmals fehlen Betroffenen geeignete Copingstrategien. Dies führt in der Folge zu längeren Regenerationsphasen und – im ungünstigen Fall – zu sozialem Rückzug, Ängsten, Schlafstörungen, psychosomatischen Beschwerden und zu depressiven Episoden oder Burnout.
Viele hochsensible Menschen sind lebensfroh, zufrieden und erfolgreich unterwegs. Sie geniessen ihre Sinnesvielfalt und die Reichhaltigkeit des Lebens.
Ein antrainiertes Bewusstsein über die Auswirkungen einer höheren Empfindlichkeit, Selbstreflexionsfähigkeit, geeignete Selbsthilfe- und Copingstrategien lassen die durchaus vorhandenen Vorteile einer Hochsensibilität überwiegen, sie wertzuschätzen und inneren Stress abzubauen. Die Vielfalt an auffallend ausgeprägten Fähigkeiten können dementsprechend kultiviert und – sinnvoll eingesetzt – nützlich sein. Ich denke dabei an die Interessensvielfalt, Begabungen, das Erkennen von Details, Erfassen von komplexen Zusammenhängen, Querdenken, tiefes Empfinden für Werte und Bedürfnisse der Welt, Gewissenhaftigkeit, ausgeprägter Gerechtigkeitssinn, innovative Ideen und Phantasie, gesteigerte Kreativität, hohe Empathie, Natur- und Tierliebe, Interesse an philosophischen Fragen. Und nicht zuletzt aber auch an feine bis ungewöhnliche, nicht messbare Wahrnehmungen und den Zugang zur feinstofflichen Ebene und Spiritualität u.a. Es gibt jedoch auch Hochsensitive, die weniger tiefe Gefühle (Einfühlungsvermögen) entwickeln als andere. Vielleicht sind das eher die High Sensation Seeker.
Seit ihrer Kindheit hören hochsensible Menschen nebst negativen Glaubenssätzen oft auch Aussagen wie «Sensibelchen», «Mimose», «was du dir wieder alles einbildest», «du hörst das Gras husten», «schwächle nicht so», «du übertreibst mal wieder», «Prinzessin auf der Erbse», «sei ein Mann», «Heulsuse», etc., was verunsichernd und bei häufigen Wiederholungen über Jahre hinweg stigmatisierend wirken kann. Es versteht sich von selbst, dass solche Aussagen sicher nicht zu einer von Vertrauen geprägten Selbstwahrnehmung beitragen («kann ich mir noch trauen?»). Grenzüberschreitungen dieser und anderer Art müssen Menschen mit einer hohen Empfindlichkeit im Alltag öfters erleben. Nicht selten führt dies zu einem Unvermögen, eigene und fremde Grenzen wahren zu können bzw. diese überhaupt zu erkennen. Etwas «aushalten» zu müssen, ist ein Gefühl, das viele Hochsensible kennen.
Unsere Welt braucht Menschen mit feinen Antennen
Hochempfindliche Menschen fühlen sich meistens «anders», manchmal auch zu «fragil» für diese Welt. Sie haben einen hohen Sinn fürs Authentische und die Wahrheit. Metakommunikation ist ihnen zuwider. Sie fühlen sich oftmals weniger zugehörig und verstanden. Trauer, Scham, Selbstanklage, sozialer Rückzug, ein vermindertes Selbstwertgefühl, innere Einsamkeit und Flucht in «Zwischenwelten» können die stillen Folgen sein. Überanpassung, chronische Selbstoptimierung und Leistungssteigerung bis hin zum Perfektionismus – um es «richtig und gut» zu machen und in Sicherheit zu sein – führen u.a. dazu, dass sich Hochsensible mehrheitlich nach Aussen orientieren. Sie müssen vermehrt aufpassen, nicht "auszupowern". Psychische und physische Stresssymptome (Psychosomatik) können dabei nicht selten zum Ventil werden. Auf Seelenverwandte zu treffen, die ebenso einen Zugang zu erweiterten Wahrnehmungsebenen haben und die «gleiche Sprache» sprechen, kann sich anfühlen, wie «nach Hause» zu kommen und hat eine heilsame Wirkung.
Der tiefe Wunsch nach Sicherheit, Geborgenheit, Zugehörigkeit, Verbundenheit, aber auch nach Stille, genügend Ruhe, Raum und Kontemplation ist bei vielen hochsensiblen Menschen meistens omnipräsent. Diesen zu erfüllen ist zeitweilig mit viel Anstrengung verbunden. Trotzdem ist es wichtig, dass sehr empfindliche Menschen in aktiver, ehrlicher und realistischer Auseinandersetzung mit sich selbst ressourcenorientiert die Eigenverantwortung für ihr Handeln, ihre Kommunikation, ihren Lebensstil, ihr Wohlbefinden und letztlich für ihre Lebensqualität übernehmen. Ein Überstilisieren der Veranlagung Hochsensibilität, eine narzisstische Fixierung auf sich selbst oder ein Verharren in der Opferhaltung (die andern sind schuld an Ungereimtheiten), führen in eine Sackgasse und gleichen einer Abwärtsspirale.
Auch zarte Pflanzen brauchen starke Wurzeln
Immer wieder kann es geschehen, dass Menschen mit einer hohen Ausprägung an Empfindlichkeit in ihrem Leben streckenweise Unterstützung suchen – sei es in der Komplementärtherapie, im Coaching oder in der Psychotherapie. Dies geschieht manchmal nach einer langen Odyssee, wenn Betroffene das Gefühl haben, den Überblick über ihr Leben zu verlieren oder wenn medizinische Konsultationen aufgrund diffuser und teils wechselnder Körperbeschwerden keinen pathologischen Befund ergaben. Wahrscheinlich ist, dass sie durch ihre Veranlagung in den medizinischen Bereich der Psychosomatik gelangen. Dies zu akzeptieren fällt nicht so einfach, weil Scham- und Minderwertigkeitsgefühle dadurch verstärkt werden oder Schuldgefühle dazukommen können, das Leben nicht im Griff zu haben. Solche Empfindungen können die Selbstannahme beeinträchtigen und Autoaggressionen auslösen oder gegenteilig zu einer Aggressionsunterdrückung führen, was wiederum psychosomatische Störungen nach sich ziehen kann.
Wärme und Herzlichkeit steigern therapeutische Effektivität
Wenn hochsensible Menschen um Unterstützung bitten, ist die Haltung von ärztlich und therapeutisch tätigenden Fachleuten zentral. Der unumgängliche Türöffner für eine tragfähige, von Vertrauen geprägte Beziehung ist die aufrichtige Anerkennung der hohen Sensibilität auf körperlicher und emotionaler Ebene und deren nicht immer einfachen Auswirkungen für die Patientin, den Patienten. Gleichermassen empfiehlt sich die Wertschätzung der bis anhin geleisteten Anstrengungen sowie der allgemeinen Vorzüge einer Hochsensibilität überhaupt. Letztlich geht es wie bei anderen Hilfesuchenden ums angenommen werden und den Erhalt der Würde.
Gleichermassen wichtig ist, hochsensiblen Persönlichkeiten Achtsamkeit, Herzlichkeit und im Rahmen des Möglichen Schutz, Sicherheit und Geborgenheit anzubieten, den Blick auf ihre Ressourcen zu richten, was grundsätzlich eine therapeutische Voraussetzung sein sollte. Die heilsame Wirkung einer wohlwollenden Begegnung ist nicht zu unterschätzen. Trotz engagierter Zuwendung und Empathie ist es für Fachpersonen wichtig, den Fokus auch auf ihre eigene Selbstfürsorge auszurichten und Grenzen sorgfältig zu wahren.
Mit positivem Mindset zu mehr Selbstwirksamkeit, Erfolg und Resilienz
Auf der Basis von Vertrauen und gegenseitiger Wertschätzung wird es möglich sein, sich mit den Hilfesuchenden auf einen ermutigenden Weg zur Stärkung und Potentialentfaltung zu begeben und – ohne Scham oder Schuldgefühle auszulösen – auch schwierigere Themen zu ergründen. Sich dabei regelmässig Emotionen und Körperreaktionen bewusst zu machen, kommt einem Königsweg gleich. Hochsensible Menschen sind häufig kritisch, konfrontativ und manchmal auch introvertiert. Sie hinterfragen gerne. Therapie-Sitzungen können gleichermassen bereichernd wie herausfordernd sein. Raum und Zeit zu bekommen, begleitet Selbsterfahrungen zu machen, Strategien zu üben, Fehler zu reflektieren, Persönlichkeit zu stärken, um Schritt für Schritt mehr Selbstvertrauen, Selbstregulation und Selbstkompetenz zurückzugewinnen, führt meistens zur erhofften Resilienz und ermöglicht, Nachhaltigkeit aufzubauen.
Nebst Psychoedukation sollte der Hauptfokus auf das Erarbeiten von Selbsthilfestrategien ausgerichtet sein.
Ins Coaching, in die Beratung oder Therapie sollten – je nach Bedürfnis – nebst Strategien zu einem verbesserten Selbstmanagement, Achtsamkeitstraining, verschiedene Wahrnehmungs- und Meditationstechniken (Empfehlung: nur kurze Trancezustände!) und auch Übungen für mehr Selbstmitgefühl, Mental- und Kommunikationsstrategien, Bewegungsangebote oder Trainingseinheiten miteinfliessen – z.B. Beobachtungsaufgaben zum Thema Grenze. Im Rahmen der Therapie sind der Miteinbezug der Metaebene zur Verbesserung der Selbststeuerung sowie stressreduzierende Strategien hilfreich.
Miteinbezug einer ganzheitlichen Betrachtungsweise ist zielführend
Zur komplementär- und hypnotherapeutischen Unterstützung sowie anderen geprüften Heilverfahren haben viele hochsensible Menschen oftmals einen guten Zugang. Sowohl zur Stabilisierung, Optimierung oder Prävention, als auch parallel zur Psychotherapie und ergänzend zur Schulmedizin können diese Verfahren gerade auf der Ebene des Nervensystems wertvolle Unterstützung bieten. Nebst einer verbesserten Stressregulation durch Selbstzentrierung, ist es möglich, die eigene Wahrnehmung zu verbessern, die Konzentration zu fördern, Schmerzen zu reduzieren sowie Denkgewohnheiten und Gefühlsmuster zu verändern. Gleichzeitig lässt sich der innere Abstand zu sich selbst und anderen gegenüber positiv beeinflussen.
Literatur zum Thema
- Dr. med. Susann Kirschner-Brouns, Cordula Roemer (2017), «Hochsensibel. Leichter durch den Alltag ohne Reizüberflutung», GU Ratgeber Gesundheit
- Dr. med. Samuel Pfeifer (2017), «Der sensible Mensch. Leben zwischen Begabung und Verletzlichkeit», Verlag SCM Hänssler.
- Dr. med. Doris Ryffel-Rawak (2015), «Wir fühlen uns anders! Wie betroffene Erwachsene mit ADS/ADHS sich selbst und ihre Partnerschaft erleben», Verlag Hogrefe.
- Georg Parlow (2017), «Zart besaitet. Selbstverständnis, Selbstachtung und Selbsthilfe für hochsensible Menschen», Festland Verlag
- Stephen W. Porges (2010), «Die Polyvagal-Theorie. Neurophysiologische Grundlagen der Therapie, Emotionen, Bindung, Kommunikation und ihre Entstehung», Junfermann Verlag
- Maja Storch (2021), «Spirituelles Embodiment. Stimme und Körper als Schlüssel zu unserem wahren Selbst», Arkana Verlag
- Akademie für Hochsensibilität, Schweiz: www.ifhs.ch
- Prof. Dr. Michael Pluess: www.michaelpluess.com
- https://sensitivityresearch.com
- https://www.netzwerk-hsp.ch/forschung-zur-empfindlichkeit-was-wir-wissen-und-was-wir-noch herausfinden-muessen/
- Klinik Heiligenfeld, Deutschland – spezialisiert auf Hochsensibilität und Psychosomatik: www.heiligenfeld.de
www.akademie-heiligenfeld.de
Heiligenfeld-Podcast – verschiedene Podcasts auf youtube zur Hochsensibilität
Im Blickpunkt
Virtuale Internationale ADHS-Konferenz vom 4. bis 6. November 2021
Die von der amerikanischen ADHS-Organisation CHADD realisierte, internationale ADHS-Konferenz dient dem Informationsaustausch zwischen Fachpersonen und Betroffenen. Spannende Referate von SpezialistInnen aus Medizin, Forschung und der Coaching-Szene. Workshops, Peer-to-Peer-Meetings. Weitere Informationen und Online-Anmeldung:
http://www.theadhdconference.org
Presseschau und Studien
Patienten mit ADHS beenden die Behandlung häufiger
Eine aktuelle Studie hat ergeben, dass Personen mit Aufmerksamkeitsdefizit-Hyperaktivitätsstörung (ADHS) und anderen psychiatrischen Diagnosen mit grösserer Wahrscheinlichkeit die Einnahme ihrer ADHS-Medikamente abbrechen. Die Studie ist laut den Autoren die bisher umfangreichste ihrer Art, und die Ergebnisse wurden im American Journal of Psychiatry veröffentlicht. Die Ermittler sammelten Daten von 9133 Patienten mit diagnostizierter ADHS und deren Verschreibungen von Medikamenten in Dänemark seit 1995.
Studie verdeutlicht die Vorteile von Neurofeedback für Kinder mit ADHS
Eine von Elsevier veröffentlichte Studie im Journal of the American Academy of Child and Adolescent Psychiatry (JAACAP) berichtet über eine Überprüfung nichtpharmakologischer Behandlungen von ADHS – insbesondere Elektroenzephalogramm (EEG-Biofeedback oder Neurofeedback), die eine grosse Verbesserung der Unaufmerksamkeit am Ende der Studie zeigt, jedoch ohne einen signifikanten Unterschied zwischen den beiden Behandlungen.
View Article: News-Medical.net, July 27, 2021
Kein erhöhtes ADHS-Risiko bei Kindern, die pränatal Antipsychotika ausgesetzt waren
In einer Analyse von mehr als 300‘000 Mutter-Kind-Paaren zeigten Kinder von Müttern, die während der Schwangerschaft ein Antipsychotikum einnahmen, kein erhöhtes Risiko für die Entwicklung einer Aufmerksamkeits-Defizit-Hyperaktivitäts-Störung (ADHS; gewichtete HR 1,16, 95 %-KI 0,83-1,61) oder Autismus-Spektrum Störung (wHR 1,06, 95% CI 0,70-1,60) oder für das Gestationsalter zu klein geboren zu werden (wOR 1,36, 95% CI 0,86-2,14), berichteten Kenneth Man, PhD, von der University College London School of Pharmacy, und Kollegen in JAMA Innere Medizin.
View Article: MedPage Today, August 16, 2021
Die Hälfte der Erwachsenen mit ADHS hatte eine Substanzgebrauchsstörung
Eine Studie der Zeitschrift Alcohol and Alcoholism zeigt auf, dass die Hälfte der befragten 20- bis 39-Jährigen mit einer ADHS eine Substanzgebrauchsstörung (SUD) hatte. Dies ist deutlich höher als bei jungen Erwachsenen ohne ADHS, die in ihrem Leben eine Substanzstörung hatten (23,6%).
View Article: Medical Xpress, August 25, 2021
Prävalenz von Knochenbrüchen bei Kindern und Jugendlichen mit ADHS
Laut Metaanalyse beträgt die Prävalenz von Frakturen bei Kindern und Jugendlichen mit ADHS 4,83 %. Es ist wichtig, dass Ärzte, Eltern und politische Entscheidungsträger sich dieser Ergebnisse bewusst sind, um betroffene Kinder und Jugendliche zu unterstützen, um ihre Gesundheit und Sicherheit zu optimieren.
View Article: MDLinx, August 22, 2021
Die 12 besten Apps für ADHS von 2021
Es gibt Hunderte von Apps, die Menschen mit ADHS unterstützen können. In diesem Artikel konzentrierte sich die Jury auf Apps mit den höchsten Benutzer-Bewertungen der Benutzer und las unzählige Bewertungen, um den tatsächlichen Nutzen zu eruieren. Alle Apps sind für Android als auch für iOS verfügbar.
View Article: PsychCentral, August 12, 2021
Nutzung medikamentöser und nicht-medikamentöser Therapien bei Kindern und Jugendlichen mit Aufmerksamkeitsdefizit-/Hyperaktivitätsstörung: Primär- und Sekundärdaten-basierte Analysen
Kumulative Dissertation zur Erlangung der Doktorwürde (Dr. rer. nat.)
Universität Bremen, Fachbereich Human- und Gesundheitswissenschaften
vorgelegt von Oliver Scholle
https://media.suub.uni-bremen.de/bitstream/elib/4449/1/Scholle_Diss_2020-09-11_ePub.pdf
Validierungsstudien zur Diagnostik der Aufmerksamkeitsdefizit-/ Hyperaktivitätsstörung (ADHS) im Erwachsenenalter
Faschina, Silvia. Validierungsstudien zur Diagnostik der Aufmerksamkeitsdefizit-/ Hyperaktivitätsstörung (ADHS) im Erwachsenenalter. 2021, Doctoral Thesis, University of Basel, Faculty of Psychology.
Variable Patterns of Remission from ADHD in the Multimodal Treatment Study of ADHD
(Am J Psychiatry 2021; 00:1–9; doi: 10.1176/appi.ajp.2021.21010032)
Margaret H. Sibley, Ph.D., L. Eugene Arnold, M.D., James M. Swanson, Ph.D., Lily T. Hechtman, M.D., Traci M. Kennedy, Ph.D., Elizabeth Owens, Ph.D., Brooke S.G. Molina, Ph.D., Peter S. Jensen, M.D., Stephen P. Hinshaw, Ph.D., Arunima Roy, Ph.D., Andrea Chronis-Tuscano, Ph.D., Jeffrey H. Newcorn, M.D., Luis A. Rohde, M.D., Ph.D., for the MTA Cooperative Group.
Der Artikel ist unter dem folgenden Link abrufbar: https://ajp.psychiatryonline.org/doi/pdf/10.1176/appi.ajp.2021.21010032
Veranstaltungshinweis
SAVE-THE-DATE:
Online-Tagung und Mitgliederversammlung SFG ADHS am 10. März 2022, ab 14:00 – ca. 17:30 Uhr. Auch Nichtmitglieder sind herzlich willkommen.
Weitere Informationen folgen auf der Website der SFG ADHS https://www.sfg-adhs.ch/