ADHS Aktuell
Im aktuellen Newsletter stehen Jugendliche/junge Erwachsene mit ADHS im Zentrum.
Dr. Roland Kägi zeigt auf, dass die für dieses Alterssegment zur Verfügung stehenden Ressourcen viel zu knapp sind und schildert, welche Erfahrungen er als Pädiater in seiner Praxis mit dem Ausbau des Angebots für Adoleszente und junge Erwachsene gemacht hat.
Welche Therapiehindernisse bei betroffenen Jugendlichen häufig anzutreffen sind und wie diese überwunden werden können, beschreibt Isolde Schaffter-Wieland gestützt auf Aussagen von ADHS-Spezialisten und ratsuchenden Eltern.
Bereits in der Jugend kann die Prokrastination ein wichtiges Thema werden. Was hinter der «Aufschieberitis» steht und welche Strategien hilfreich sind, vermittelt der Beitrag der Lerntherapeutin Susanne Hirsig.
Ursula Ammann widmet sich in ihrem neuesten Beitrag «ADHS Analog» dem «Online Coaching» – das aktuell besonders gefragt ist. Anschaulich zeigt sie die Voraussetzungen, Chancen und Risiken dieser Begleitungsform auf, die sie bereits vor einigen Jahren interessierte.
In Verbindung mit der Doppeldiagnose ADHS ist ASS ebenfalls ein spannendes Thema: Wir stellen aus diesem Grund die 2. aktualisierte Auflage des Buchs «Autismus verstehen - Aussen- und Innensichten» von Georg Theunissen (Hrsg.) vor.
Die SFG ADHS freut sich über Rückmeldungen und hofft, dass der Aufruf von Dr. Roland Kägi auf ein breites Echo stösst.
Isolde Schaffter-Wieland und Felicitas Furrer
Ist die Betreuung von Kindern, Adoleszenten und jungen Erwachsenen in altersübergreifender psychotherapeutischer Praxis möglich?
Dr. med. Roland Kägi, Kinderarzt FMH, Vorstandsmitglied SFG ADHS
Seit 2003 bildete ich mich in kinderpsychologischen, familientherapeutischen und kinderpsychiatrischen Themen weiter und blieb beim häufigsten Störungsbild ADHS hängen. In vielen Fortbildungen kam ich dieser Thematik näher und hoffte stets, in der nächsten das “Betty Bossi”- Generalrezept für die ADHS-Diagnostik und Therapie zu finden. Weit gefehlt! Selbst nach 15 Jahren erfahre ich in der täglichen Arbeit und an jeder Fortbildung wieder etwas Neues zur “Dimension” ADHS. Vielen Dank spreche ich dafür an dieser Stelle meinem grossen Vorbild und Lehrer, dem Pädiater und Schweizer ADHS-Pionier Dr. med. Meinrad Ryffel, aus!
Mit der Schaffung der kinderpsychologischen Sprechstunde mit Schwerpunkt ADHS-Diagnostik und ADHS-Therapie konnten sich auch meine Pädiatrie-Klienten mit ihren nicht-somatischen Problemen melden – Schulpsychologen und andere Kinderärzte begannen mir Fälle zuzuweisen. Neben meiner pädiatrischen Grundversorgersprechstunde führte ich ADHS-Abklärungen und ADHS-Behandlungen durch – vereinzelte Fälle musste ich an externe Spezialisten weiterweisen.
Als Pädiater mit Fachausweis delegierte Psychotherapie FMPP, stellte ich bereits früh einen Kinderpsychotherapeuten ein. Bald kam ein zweiter Psychotherapeut hinzu – mit dem Ziel, die Kinder und deren Systeme Familie und Schule umfassend zu betreuen und zu beraten. In der Folge wuchs dieses Team auf 8 delegierte Psychotherapeutinnen und Psychotherapeuten an. Neben dem Schwerpunkt ADHS können wir aktuell die meisten kinderpsychologischen und familientherapeutischen Fragestellungen betreuen, inklusive der häufigsten ADHS-Komorbiditäten wie Depressionen, Ängste und Zwänge. Wir behandeln auch ADHS-Betroffene mit ASS-Tendenzen, da ADHS und ASS ja bekanntlich eine grosse gemeinsame Teilmenge an Symptomen und Problemen aufweisen.
Ich erkannte schon früh, dass die kinderärztliche Somatik-Sprechstunde und extensive kinderpsychologische Tätigkeit in denselben Räumen, mit derselben Infrastruktur und demselben nichtspezialisierten Personal (wie MPA/Reception/Administration), nicht einfach unter einen Hut zu bringen sind. So erhielt unsere Psychologieabteilung 2010 von der Pädiatrie getrennte Räumlichkeiten mit spezialisiertem Personal und teilweise getrennter Infrastruktur.
Mein Umbruch – Pädiater in der psychologischen Betreuung junger Erwachsener
Es war diese einschneidende Begegnung an der SFG ADS-Jahrestagung 2016, welche mich zu einer wichtigen Veränderung meiner Praxis motivierte:
Die Leiterin einer Wohnstation für Jugendliche (häufig ohne Lehr- oder Arbeitsstelle) erzählte mir und Prof. Dominique Eich, dass die betreuten Jugendlichen oft einen medizinisch-psychologischen Diagnostikbedarf hätten und falls eine Diagnose bestünde, es meistens am geeigneten Therapieplatz fehle. Es fehle in dieser Altersklasse überregional an Diagnostik- und Therapiestellen. Und das Schwierigste sei, dass ihre adoleszenten Schützlinge von Pädiatern und Erwachsenenmedizinern nicht nur abgewiesen, sondern auch hin- und hergeschoben würden.
Frau Prof. Eich und ich nahmen uns als Vorstandmitglieder der SFG ADHS diesen Input zu Herzen und thematisierten ihn an unseren Vorstandssitzungen. Anlässlich des Psychiatriekongresses 2018 in Bern präsentierte ich im Auftrag der SFG ADHS einen Workshop mit dem Thema ADHS- Diagnostik und Therapie von Adoleszenten und jungen Erwachsenen in Kinder- und Erwachsenenpraxen und stiess damit auf grosses Interesse.
2018 entschied ich, meinen kinder- und jugendpsychologischen Betrieb administrativ und örtlich völlig von meiner Pädiatriepraxis zu trennen: Mit dem Umzug plante ich zudem, das Alterssegment der 15- bis 25-Jährigen zu berücksichtigen und gründete einen psychotherapeutischen Betrieb mit dem Leistungsauftrag der psychologischen Diagnostik und Therapie von Kindern und Jugendlichen (nach wie vor mit Schwerpunkt ADHS). Und dies bis zum Abschluss der ersten Berufsausbildung, d.h. mit einem zeitlichen Altershorizont der Klienten von maximal 25 Jahren. Mit minimen Anschaffungen von Fragebogen, Inventar und Testmaterial konnten wir diese Angebotsausweitung verwirklichen.
Unsere Erfahrungen mit jungen Erwachsenen
Aktuell klären wir junge Erwachsen bis zum Alter von 22/23 Jahren ab. Probleme mit den Versicherern haben wir als pädiatrischer Leistungserbringer bislang keine bekommen.
Wir machen durchaus positive Erfahrungen mit unseren Klienten aus dem neuen Alterssegment und unser Horizont hat sich erweitert, speziell auch was die Transition vom Adoleszenten zum jungen Erwachsenen in der Berufswelt und im Privatleben betrifft. Wir profitieren von diesen neuen Erfahrungen in der Beratung von Familien mit jüngeren Kindern und in der Beratung der jüngeren Adoleszenten bezüglich Chancen und Stolpersteinen in der Zukunft.
Wir sind auf viele unserer jungen erwachsenen Klienten stolz, einige von ihnen haben wir bereits erfolgreich zum Ausbildungsabschluss begleitet. So zum Beispiel Kevin, der mit 26 und einem Masterabschluss der ETH in Informatik, einer Green Card und einem Business Class Ticket in der Hand in die USA geflogen ist, um dort für Microsoft zu arbeiten. Aber auch unzählige weniger spektakuläre Erfolge motivieren uns weiter, die jungen Erwachsenen auf ihrem Weg ins Erwachsenenleben zu begleiten. Gewisse schwierige Fälle (beispielsweise mit Delinquenz oder Substanzkonsum), müssen wir jedoch an spezialisierte Erwachsenenmediziner oder Institutionen weiterweisen.
Aufruf
Die für das Alterssegment der Adoleszenten und jungen Erwachsenen zur Verfügung stehenden Ressourcen sind aktuell viel zu knapp.
Ich bitte deshalb kinderpsychiatrische, pädiatrische, erwachsenenpsychiatrische und darin erfahrene allgemeinmedizinische Leistungserbringer eindringlich, ihr Angebot aufgrund der oben dargelegten Sachlage für Adoleszente und junge Erwachsene zu erweitern.
Diese Generation ist ein wichtiger Teil der Zukunft unserer Gesellschaft. Und sie verdient die dringend notwendige Unterstützung, weil sie uns allen zu Gute kommen wird!
Ich bin sehr gespannt auf Feedbacks von Erwachsenen-Medizinern mit ihrem adoleszenten Klientel sowie im jungen Erwachsenenalter.
Infos zum Thema: elpost Nr. 70 Frühling 2020
Null Bock auf Medikation und Psychogedöns…
Wenn Jugendliche mit ADHS erwachsen werden
Isolde Schaffter-Wieland, ADHS Coach icp, Beraterin elpos Zürich, Glarus, Schaffhausen, Vorstandsmitglied SFG ADHS
Auf den elpos Fachstellen werden die Beraterinnen oft von verzweifelten Eltern kontaktiert, die in der jahrelangen Begleitung ihrer adoleszenten oder bereits volljährigen Kinder an fast unüberwindbare Grenzen stossen. Sie werden mit einem therapie- und medikationsmüden Sohn oder einer Tochter konfrontiert, die den nachvollziehbaren Wunsch nach Normalität und Selbständigkeit haben. Ihren Eltern gegenüber zeigen sie oft ein ablehnendes, impulsives und emotional negatives Verhalten. Die Sorge um das flügge werdende Kind wird bei den Eltern zudem dominiert von der Angst, ob es den Schritt in die Berufswelt oder die höhere Ausbildung schafft.
Auf ADHS-spezialisierte Fachperson wissen, dass für Betroffene und ihr familiäres Umfeld die wichtige Phase dieser Abnabelung zum Alptraum werden kann. Denn was, wenn die Medikation oder Therapie verweigert wird und die Selbstmedikation mit Cannabis «natürlicher» erscheint? In der heiklen Phase der Berufsfindung oder während der Lehre führt Substanzmissbrauch nicht selten zum Desaster. Hinzu kommt, dass die Suche nach einem Psychologen oder Psychiater für Erwachsene einerseits langwierig und andererseits immer wieder mal am Alter des Jugendlichen scheitert, wie unser SFG ADHS-Vorstandsmitglied Dr. Roland Kägi dies in seinem Artikel treffend beschreibt. Denn irgendwann naht der Moment, wo der Pädiater nicht mehr für seinen jungen Patienten zuständig sein kann. «Für die Therapieplanung in der Adoleszenz ist die aktive Unterstützung der Eltern, zumindest aber die grundsätzliche Akzeptanz der Notwendigkeit einer multimodalen Therapie weiterhin von höchster Wichtigkeit.» Dies betont unser geschätztes Mitglied Dr. med. Oliver Bilke-Hentsch MBA, Chefarzt, Kinder- und Jugendpsychiatrischer Dienst Luzerner Psychiatrie (LUPS), in seiner Broschüre «Jugendliche mit ADHS in der Arztpraxis – der schwierige Patient?». Diese entstand 2014 in einer interdisziplinären Zusammenarbeit für Eli Lilly Suisse. Wir zitieren in der Folge teilweise aus dieser Publikation.
Vom Kind zum Jugendlichen
«Mit Entwicklung der Fähigkeit zum abstrakten Denken beginnen Jugendliche, die bisherigen therapeutischen Aktivitäten und Rollverteilungen zu hinterfragen.» Während sie im Kindesalter diese Massnahmen als gegeben befolgten, ändert sich diese Einstellung bereits in der Frühpubertät. Dr. Oliver Bilke-Hentsch erklärt, dass es ein Dilemma sei, wenn sich Kinder schnell an die positive Wirkung der ADHS-Medikation gewöhnen und die daraus resultierenden positiven Effekte kaum noch differenziert wahrnehmen können. Dies im Gegensatz zum Familiensystem, das sich sehr gut daran erinnert, wie es zuvor «ohne» war.... Die Ablehnung einer Therapie kann für den/die Jugendliche/n eine Möglichkeit sein, sich eine soziale Rolle gegenüber den Eltern zuzuschreiben. «Es gilt also mit dem Patienten gemeinsam den individuellen Primär- und Sekundärnutzen transparent zu erarbeiten. So hilft dem Patienten eine Identifikation mit seiner Therapie (sog. Informed consent) insbesondere bei Krisenzeiten oder wenn die Peers kritisch nachfragen.»
In der Folge kommt es in der Adoleszenz zu folgenden Therapiehindernissen:
- Entwicklung der Leistungen (Leistungsknick)
- Erhöhte Impulsivität
- Hypomaniformes «sensation and novelty seeking»
- Erheblicher Rückzug
- Geringe Motivation zur Verhaltensmodifikation oder Abstinenz
- Reduktion bestehender psychischer Symptome durch Drogenkonsum
- Vernachlässigung früherer Freunde und Hobbys
- Virtuelle Netzwerke und Spiele als zentraler Lebensinhalt
- Narzisstische Selbstwertkrisen
- Mangelnde bzw. abwesende Krankheitseinsicht
Therapie und/oder Coaching
«Sicher geh’ ich nicht zum Psychiater, ich bin doch kein Psycho!» oder «soll ich mir schon wieder anhören, was in meinem Kopf nicht richtig ist und Pillen schlucken, lasst mich doch einfach mal in Ruhe. Ich schaff’ das allein…». Dies sind Aussagen, die Eltern immer wieder zu hören bekommen. Angesichts dieses Widerstandes geraten sie selbst zunehmend in eine Überforderung. In ihrer Not suchen sie häufig Hilfe bei elpos. Die Beraterinnen versuchen, die negative Beziehungsspirale im lösungsorientieren Gespräch zu unterbrechen. Nach eruieren der Bedürfnisse und Familienstruktur wird eine medizinische oder therapeutische Fachperson gesucht, die zum Jugendlichen passen könnte. Gleichzeitig motivieren wir – im Sinne der Selbsthilfe und Stärkung – die Mutter oder den Vater zum Austausch mit anderen betroffenen Eltern. In Zürich findet die Gesprächsgruppe für Eltern von Jugendlichen einen grossen Zuspruch. Wenn der/die Jugendliche zudem bereit ist, an einem Beratungsgespräch teilzunehmen, kann oft einiges in Bewegung gebracht werden, weil erst im geschützten (nicht wertenden) Raum ein Dialog auf Augenhöhe und bedürfnisfokussiert möglich ist. Eine verstehende Haltung öffnet häufig den Weg, dass der/die adoleszente Betroffene bereit ist, selbstbestimmend Hilfe anzunehmen und zu entscheiden, wie diese aussehen soll. Manchmal führt er zuerst über ein spezifisches ADHS-Coaching, weil es für den jungen Menschen weniger nach medizinischer Indikation klingt – und sich daraus eine Compliance für die (falls nötig) therapeutische Begleitung entwickeln kann. In dieser Hinsicht kann der Coach zum wertvollen Bindeglied in der multimodalen Behandlung werden.
Empowerment und Compliance
«Es bedarf bei vielen Patienten einer klaren und durch eine bestimmte Szenerie auch äusserlich deutlich werdenden Zäsur zwischen Kindheit und Jugend.» Besonders bewährt hat sich für die gute Arzt-Patienten-Beziehung in der Adoleszenz die Anwendung der sogenannten motivierenden Gesprächsführung (Motivational Interviewing). Mit dieser Technik (weltweit durch evidenzbasierte Studien belegt) können dem jungen Erwachsenen sofortige positive Erlebnisse vermittelt werden, was besonders wichtig ist. Dass der Patient in der späteren Phase (ab 17 Jahren) eine Therapie eingeht, setzt voraus, dass er vollumfänglich informiert und auch entscheidungsfähig ist. Im Vordergrund steht deshalb das sogenannte Empowerment, das ihn in der Folge zu eigenständigen Entscheidungen ermächtigt. «Eine Selbstmanagement-Therapie (Steuerung, Psychoedukation) ist zentral, damit eine kognitive Umstrukturierung sowie eine Verhaltensmodifikation ermöglicht werden.»
In ihrem sehr empfehlenswerten Expertenratgeber «Jugendliche und junge Erwachsene mit AD(H)S schreibt die renommierte Fachpsychologin, Heilpädagogin, Referentin und Autorin Cordula Neuhaus: «Der Jugendliche muss sich ernst genommen und verstanden fühlen, um sich überhaupt ins therapeutische Setting einlassen zu können. Tonfall, Mimik und Gestik des Therapeuten sind entscheidend…». Sie betont ausserdem, dass der Jugendliche vor allen Dingen die Selbststeuerung erlernen muss. Strategien, um Problemsituationen besser bewältigen zu können (oft gelingt dies erfahrungsgemäss allerdings besser in Kombination mit einer medikamentösen Unterstützung). Cordula Neuhaus hält weiter fest, dass eine Behandlung des Jugendlichen mit ADHS grundsätzlich unter verhaltenstherapeutischen Prämissen erfolgen muss. Diese orientiert sich unter anderem am Wahrnehmungsstil, an der aktuellen Konfliktbewältigung und dem konkreten Alltagserleben des Betroffenen und seiner Eltern.
Dr. Oliver Bilke-Hentsch, der von 2012 bis 2019 Chefarzt und Co-Geschäftsführer Modellstation SOMOSA, Winterthur war, sieht es als eine anspruchsvolle Aufgabe des Therapeuten, den «Jungerwachsenen» zu begleiten und seine neue Autonomie in ein realistisches, aber nicht demotivierendes Verhältnis zu den «alten» Symptomen zu setzen.
Grundsätze der Arbeit mit adoleszenten und jungen Erwachsenen
- Lebensweltnahe Beratung
- Realistische Therapieplanung an pragmatischen Zielen
- Peer-Gruppen-Bezug
- Einbezug des romantischen Partners
- Vorbildfunktion qua Alter, Funktion und prosozialer Orientierung
- Salutogenetischer und ressourcenorientierter Grundsatz
- Kenntnis des gesellschaftlichen und medialen Wandels
- Hilfe bei psycho-sozialen Übergängen und Transitionsphasen
Für eine solche Therapie braucht der Betroffene einen langen Atem, die Überzeugung es für sich selbst zu tun und einen Arzt, Psychologen, Sozialpädagogen oder Coach, der ihn motiviert und gelassen begleitet. Dr. Bilke-Hentsch: «Den hilfreichen und erfolgreichen Arzt und Therapeuten für Patienten dieser Altersphase zeichnen Bescheidenheit und Zähigkeit aus.»
Es ist zu hoffen, dass Dr. Roland Kägis Aufruf in diesem Newsletter nicht ungehört verhallt und sich in naher Zukunft möglichst viele auf ADHS-spezialisierte Mediziner, Psychiater und Psychologen für Betroffene in dieser enorm wichtigen Lebensphase einsetzen werden.
Lernen?! – Später!
Susanne Hirsig, dipl. Heilpädagogin MA, zertifizierter Lerncoach/Lerntherapeutin
Müllzeit tauschen gegen Lernzeit! Das ist das erste, was ich im Buch «Vom Aufschieber zum Lernprofi» von Fabian Grolimund gelesen habe und ich sofort mit meiner bestehenden Arbeit mit ADHS-Kindern und -Jugendlichen verbinden und Anknüpfungspunkte zur Theorie herstellen konnte (vgl. Grolimund, 2018). Deshalb ist es mir ein grosses Anliegen, aus meiner Praxis zu berichten, um allenfalls den einen oder anderen Gedankenanstoss und Tipp mit auf den Weg geben zu können.
Das Phänomen «Aufschieben» führt zu «Müllzeit»
Was bedeutet diese fürs Lernen so wichtige Müllzeit? Die Müllzeit symbolisiert die Zeit, die weder zur Freizeit, noch zur Arbeitszeit gehört; in der man sich weder erholt fühlt, noch vorangekommen ist. Es ist diese Zeit, die am Abend den Gedanken: «Was verflixt, habe ich heute auch nur gemacht?» aufkommen lässt. Sie verkeilt auf ungesunde Art und Weise die Lern- und die Freizeit miteinander und hinterlässt ein ungutes Gefühl in einem. Um dieses schlechte Gefühl während dem Lernen zu umgehen, muss man ein gutes Gefühl aufkommen lassen. Dies hält gesund und befähigt uns zum Lernen.
Die Salutogenese steht eng in Verbindung zum Lernen
Was benötigt man denn genau, um gesund zu bleiben?
Aaron Antonovsky spricht in seiner Salutogenese von einem Kohärenzgefühl, das drei verschiedene Kompetenzbereiche vereint. Dies sind die Verstehbarkeit, die Handhabbarkeit und die Bedeutsamkeit. Je mehr von allen drei Bereichen in Bezug auf das zu Erlernende vorhanden ist, umso gesünder ist man. Ich habe versucht, dieses theoretische Schema aus der Gesundheitsforschung auf die Pädagogik zu übertragen und die Begrifflichkeiten einander gegenüberzustellen. Dabei ist folgende Zuteilung entstanden: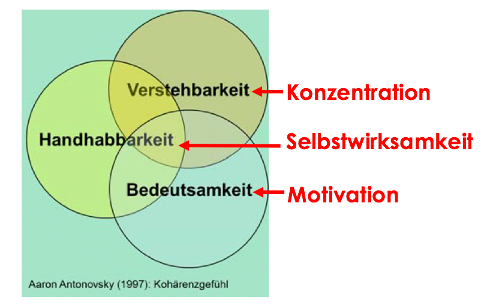
«Kohärenzgefühl» von Antonovsky (1997) nach Hirsig (2019)
Diese Gegenüberstellung ist folgendermassen zu verstehen:
- Versteht man was man lernt, ist man konzentriert bzw. die Bereitschaft zur Konzentration ist vorhanden.
- Kann man das zu Erlernende selber in die Hände nehmen und managen, ist die Basis für die Selbstwirksamkeit gelegt.
- Ist der Lerninhalt bedeutsam, so ist die Motivation garantiert.
Gerade letzterer Punkt ist für ADHS-betroffene Kinder und -Jugendliche von zentraler Wichtigkeit.
Es macht nun folgerichtig Sinn, die Ausgangslage der Müllzeit mit der theoretischen Basis der Gesundheit zu vereinen. Für ADHS-Kinder und -Jugendliche bedeutet dies die Förderung zweier Bereiche – die des Stirnhirns und die der Amygdala, wie nachfolgend erläutert:
Stirnhirn | Amygdala |
Die Unterstützung des Stirnhirns durch die Ermöglichung und Aufrechterhaltung der Konzentration und Selbstwirksamkeit. | Die Regulierung der Emotionalität durch die Motivationsförderung. |
Das Hirn führt einen ewigen Kampf der Giganten
Warum ist die Förderung dieser beiden Bereiche des Stirnhirns und der Amygdala so zentral? Das Gehirn eines ADHS-Betroffenen steht in einem ewigen Kampf zwischen diesen zwei Gehirnarealen. Das Stirnhirn, das alles geregelt und strukturiert haben will, steht der Amygdala, die im lymbischen System angesiedelt ist, gegenüber. Gerade die Amygdala führt zu Störungen im geordneten Hirn- und Lernablauf. Bei Jugendlichen kommt die Schwierigkeit hinzu, dass die Entwicklung des Stirnhirns nicht abgeschlossen ist – Konflikte mit der Umwelt sind die Folge. Wen wundert’s, weshalb das Aufschiebesyndrom typisch für ADHS-Kinder und -Jugendliche und übrigens auch Erwachsene ist.
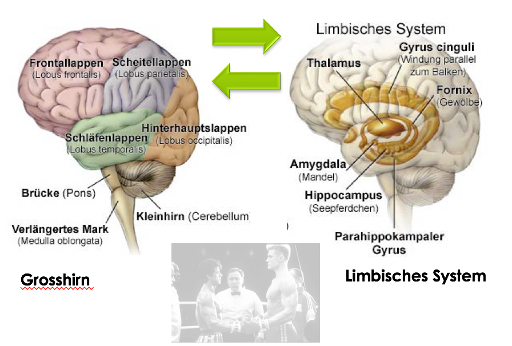
«Kampf der Giganten» von Gyseler (2015)
Mit den richtigen Strategien dem Aufschieben ein Ende bereiten
Was heisst das nun für den praktischen Alltag und die Schule? Es gibt viele unterschiedliche und nützliche Tipps im Umgang mit dem Aufschieben. Nachfolgend stelle ich die aus eigener Erfahrung in der Praxis wirkungsvollsten Strategien vor. Viele dieser Inputs sind angelehnt an Fabian Grolimund. Zur Vereinfachung und auch als Checkliste dienend, zähle ich diese als einzelne Punkte auf. Dabei unterscheide ich zwischen den zwei wesentlichen Bereichen – der Strukturierung des Stirnhirns und der Zufriedenstellung der Amygdala:
Strategien für das Stirnhirn | Strategien für die Amygdala |
Arbeitszeit- und Freizeitplanung durch die Erarbeitung eines Wochenplans | Beachtung des eigenen Biorhythmus währen des Planens |
Einplanung von kurzen und effizienten Arbeitsfenstern | Einplanung von kurzen und effizienten Arbeitsfenstern |
Einplanung von limitierten Pausen | Einplanung von limitierten Pausen |
Setzen von kleinen, realistischen (Tages-)zielen | Nur kurz anfangen ist besser als gar nicht anfangen – schrittweises Vorgehen |
Würdigen kleiner Fortschritte | Schreiben einer «Have-done-Liste» anstatt einer «To-do-Liste» |
Positives Wunschträumen ersetzen durch die Auseinandersetzung mit den Widrigkeiten (was macht die «next steps» so schwierig und wie kann ich sie angehen) | Positives Wunschträumen ersetzen durch die Auseinandersetzung mit den Widrigkeiten (was macht die «next steps» so schwierig und wie kann ich sie angehen) |

«Wochenplanerarbeitung» von Hirsig (2019)
Quelle: Susanne Hirsig hat diesen Artikel für die elpost Ausgabe 68 im Sommer 2019 verfasst (S. 23), die dem Thema Prokastrination gewidmet war.
Diese E-Mail-Adresse ist vor Spambots geschützt! Zur Anzeige muss JavaScript eingeschaltet sein!
Literarturliste
- Grolimund, F. (2016). Erfolgreich lernen mit ADHS. Der praktische Ratgeber für Eltern. Bern: Hogrefe Taschenbuch.
- Grolimund, F. (2018). Vom Aufschieber zum Lernprofi. Bessere Noten, weniger Stress, mehr Freizeit. Wien: Herder Taschenbuch.
- Gysler, D. (2015). Kinder mit Schulproblemen. Neurowissenschaftliche Erkenntnisse und Folgen für die Praxis. Olten: Vortrag.
- Jürries, A. (2004). Anpacken statt aufschieben. Das Trainingsbuch. Zürich: Haufe Taschenbuch.
- Storch, J. & Weber, J. (2013). Wolf packt La(h)ma. Wie Sie Dinge zügig anpacken und konsequent erledigen. Bern: Huber.
Literarturempfehlung
- Grolimund, F. (2018). Vom Aufschieber zum Lernprofi. Bessere Noten, weniger Stress, mehr Freizeit. Wien: Herder Taschenbuch.
ADHS Analog
In unserer Serie schreibt Ursula Ammann, MAS Supervision und Coaching ZHAW und Studienleiterin icp über analoge Methoden, die sich im Therapie- und Coachingbereich bewährt haben.
Online-Coaching – mit Jugendlichen und Erwachsenen
Wer hätte im Januar 2012 daran gedacht, wie aktuell dieses Thema einmal werden könnte. Damals habe ich im Rahmen (meines reichlich verspäteten Masterstudiums) mit zwei Kollegen eine Sequenz zum Online-Coaching erarbeitet. Das Thema stiess auf grosses Interesse – so zu arbeiten, konnte sich noch niemand vorstellen. In der Literatur gab es gerade mal zwei Fachbücher dazu, inzwischen sind es tausende… Und nun hat uns Corona erreicht und viele von uns mussten neue Wege suchen. Zurzeit (und teilweise bereits zuvor) finden alle unsere Praxis-Gespräche sowie die Vorlesungen unseres Institutes in dieser Form statt. Beim aktuellen ADHS Analog beschränke ich mich auf visuelles Online-Coaching per Zoom oder ähnliche Plattformen. Im Wissen, dass diese Form nur eine von sehr vielen ist und es noch viel mehr darüber zu sagen und schreiben gäbe, vermittle ich hier einen kleinen Einblick in ein sehr weites Feld (Psychotherapeuten empfehle ich den ersten, der am Schluss aufgeführten Links).
Voraussetzungen fürs Online-Coaching
- Stabile Internet-Verbindung mit guter Datenleistung
- Eher mittels Computer als mit dem Handy
- Auch beim Online-Termin ist es gut, wenn man einander sieht.
> Achtung: Klienten können sich sehr herausgefordert fühlen, wenn das Gegenüber einen Einblick in ihre private Situation erhält. Zoom (und andere) bieten hier die Möglichkeit eines virtuellen Hintergrundes. - Anbieter prüfen: HIN bietet für IV und Ärzte gut verschlüsselte Möglichkeiten. Wir arbeiten mit Zoom im Wissen, dass dies – wie viele andere auch – nicht ganz sicher ist.
- Gratisprogramme haben nur einen beschränkten Zugang: Wird ein Gespräch nach 40 Minuten beendet, kann das herausfordernd sein ;-).
- Technikaffinität oder die Bereitschaft, sich in die Möglichkeiten des Programms ein zu arbeiten und diese auch wirklich zu nutzen. In den meisten Programmen lassen sich Dokumente und Bilder problemlos teilen, was sehr hilfreich ist, wenn man zusammen an Projekten oder Hausaufgaben arbeitet.
- Bei Online-Sitzungen mit mehreren Personen: Unbedingt darauf achten, dass sich diese alle in unterschiedlichen Räumen befinden, da es sonst zu üblen Rückkoppelungen kommt.
- Zu beachten: Während im Zweiersetting schnell geklärt werden kann, dass es Sinn macht, sich in dieser Form zu sehen, können TL von Gruppen und Vorlesungen nicht verpflichtet werden via Bildschaltung teilzunehmen (dies wissen viele nicht, teilweise nicht einmal die Unis ).
- Akustik: Ältere Computer haben oft störende Lüftungsgeräusche, die dem Benutzer selbst nicht bewusst sind, aber die Kommunikation (vor allem bei Gruppen) sehr erschweren können.
- Hilfreich: Parallel im Gespräch mit Telegramm oder Whatsapp zu arbeiten, da damit auch zeitnah ein Bild zur Visualisierung geschickt werden kann. (Wenn jemand beispielsweise das Mikrofon zum Einstellen nicht findet, sende ich jeweils schnell ein Bild von meinem Bildschirm, wo es sich befindet.)
- Erfahrung, nicht nur im Umgang mit der Technik: Der Coach sollte zudem in der Anwendung verschiedenster Coachingskills versiert sein und über ein hohes emotionales Gespür verfügen.
Besonderheiten des Online-Coachings
Online-Gespräche machen schneller müde und sind teilweise auch in der Thematik begrenzt. Weniger ist im Online-Coaching – genau wie in den Vorlesungen oder im Schulunterricht – definitiv mehr. Gerade Jugendliche sind von einer Stunde oft überfordert – hier bringt es mehr, 30 Minuten zielgerichtet zu arbeiten oder zu sprechen und dafür die Häufigkeit der Gespräche zu erhöhen.
In Bezug auf die vertrauliche Thematik ist zu beachten, dass der Coachee sich in einem sicheren Raum befindet. Eine PC-Station mitten im Wohnzimmer ist nicht ideal. Ebenfalls nicht, wenn das Gespräch durch dünne Wände zu hören ist. Gemäss meiner Erfahrung macht es Sinn, den Klienten immer wieder darauf hin zu weisen, ob bei diesem Thema gerade niemand zuhören kann.
Generell empfehle ich, nicht nur die technischen Möglichkeiten vorgängig gut auszuprobieren, sondern auch für sich selbst einmal eine Online-Supervision oder ähnliches zu buchen. Dadurch wird einem relativ schnell klar, was man selbst möchte und was nicht.
Da ich sehr visuell und analog arbeite, musste ich mir gut überlegen, wie meine Methoden online funktionieren. So habe ich eine kleinere Flipchart, die man auf dem Bildschirm auf einen Blick einsehen kann. Dazu stets griffbereit eine beschränkte Auswahl Tierfiguren und einen Zeichenblock. Mit diesen Methoden habe ich gute Online-Erfahrungen gemacht – andere scheinen mir weniger zielführend zu sein (Bildarbeit, Arbeit mit dem leeren Stuhl etc.)
Wie erwähnt, kann es zur Wahrung der Privatsphäre sinnvoll sein, den Coachee im Vorfeld darauf hin zu weisen, dass er sich überlegen soll, welchen Hintergrund er mir präsentieren möchte. Wenn einem dieser sehr irritiert, sollte es klar angesprochen werden (Beispiel: jemand sammelt Totenköpfe....).
Chancen der Online-Begleitung
Eine grosse Chance ist die Online-Begleitung für Menschen, für die eine Anreise zum Coach/Therapeuten zur logistischen oder zeitlichen Herausforderung wird. Beispielsweise:
- abgelegenes Wohnen
- kaum Angebote in erreichbarer Nähe
- fehlende Kinderbetreuung (wobei darauf geachtet werden sollte, dass KEINE Kinder im Hintergrund sind, da damit der sichere/ungestörte Raum nicht gewährt ist)
- körperliche Einschränkungen
- Kurzsitzungen sinnvoller scheinen, als übliche 50 bis 60 Minuten Termine
- Je nach somatischer oder psychischer Ausgangslage, kann ein Gespräch online besser funktionieren als in Vivo. So spricht einer meiner jugendlichen Klienten mit einer ADHS/ASS Kombination online viel mehr als in der Praxis
Grenzen der Online-Beratung
- Unsicherer Umgang mit den neuen Medien seitens des Coaches oder Coachees
- Schlechtes Zeitmanagement (in der Praxis sehen meine Klienten die Uhr – im Online- Gespräch muss ich sie darauf hinweisen, dass die Zeit gleich um ist. Unbedingt Pufferzone einplanen!)
- Nonverbale Aspekte gehen häufig unter, da wenig sichtbar (somatische Marker, Körperhaltungen gesamtheitlich, etc.)
Alles in allem habe ich für mich festgestellt, dass mir die Online-Begleitung neue Möglichkeiten eröffnet und meinen Alltag in einigen Punkten deutlich entspannt. Ich werde deshalb weiterhin beide Coaching-Formen anbieten.
Wie immer stehe ich für Rückmeldungen unter Diese E-Mail-Adresse ist vor Spambots geschützt! Zur Anzeige muss JavaScript eingeschaltet sein! zur Verfügung
Weiterführende Links:
https://www.therapie.de/fileadmin/dokumente/Presseartikel/therapiede_Dossier_Online-Therapie.pdf
https://www.coaching-magazin.de/wissenschaft/chancen-und-grenzen-von-online-coaching
Buchbesprechung
Isolde Schaffter-Wieland, ADHS Coach icp, Beraterin elpos Zürich, Glarus, Schaffhausen, Vorstandsmitglied SFG ADHS.

Autismus verstehen
Aussen- und Innensichten
Georg Theunissen (Hrsg.), Kohlhammer
- aktualisierte Auflage/2020
Professor Dr. Georg Theunissen ist Herausgeber dieser 247 Seiten starken Schrift für therapeutische Fachpersonen sowie Eltern, Pädagogen oder andere Bezugspersonen im unterstützenden Umfeld. Der Ordinarius für Geistigbehindertenpädagogik (i.R.) war 2012 Gründer des ersten Lehrstuhls für Pädagogik bei Autismus an der Martin-Luther-Universität Halle-Wittenberg. Er versteht sein Werk unter anderem als ein Plädoyer für die Wertschätzung von autistischen Fähigkeiten und Stärken sowie für die Bedeutsamkeit einer verstehenden Sicht von Autismus. Deshalb ist seine Publikation in Zusammenarbeit mit autistischen Persönlichkeiten (Jürgen Boxberger, Ralf Drenkhahn, Gerrit Helmholz-Vero, Imke Heuer, Wolfram Kulig, Peter Schmidt, Hajo Seng, Stefan Wepil, Gina Wohlert, Dietmar Zöller) und Angehörigen (Kerstin Rückerl, Regina Wohlert) entstanden. Sie gewähren Aussenstehenden mit ihren Schilderungen einen spannenden Einblick in die Innensicht von Betroffenen.
Das Thema Autismus erlebte in den letzten Jahren einen beachtlichen Aufschwung. So wurde eine Fülle an autobiografischer Literatur über autistisches Wahrnehmen, Denken und Handeln publiziert und die weit verbreitete klinisch-pathologisierende Sicht von Autismus in Frage gestellt. Das Interesse der Gesellschaft für diese Thematik wurde erstmals auf einer breiteren Ebene durch den Film «Rain Man» geweckt. Inzwischen wurden auch die Diagnose-Instrumente zur Erfassung autistischer Verhaltensweisen verfeinert und weiterentwickelt. Dieses Buch will die Sichtweisen von autistischen Personen verstehen und mit wissenschaftlichen Erkenntnissen vor allem aus dem Bereich der Neurowissenschaften abgleichen. Dabei werfen neurowissenschaftliche Erkenntnisse ein ganz neues Licht auf die Fähigkeiten und Intelligenz von Menschen im Autismus-Spektrum. Die dabei herausgearbeiteten Merkmale werden in der Folge von Betroffenen selbst – gewissermaßen aus der "Innensicht" – beleuchtet: Unter anderem in den Bereichen Wahrnehmungsbesonderheiten, unübliches Lernverhalten, fokussiertes Denken, Schwierigkeiten bei der Kommunikation und sozialen Interaktion.
Der erste Teil des Buches stellt den aktuellen Stand der Forschung dar. Dabei geht es gemäss der Einführung von Wolfram Kulig erstens – nach einem kurzen Blick auf das traditionelle (überwiegend medizinische) Verständnis – um die Vorstellung der modernen Auffassung eines Autismus-Spektrums. Beschrieben wird dies anhand von sieben Kriterien, die ursprünglich von der Autistin D. Raymaker stammen und von der US-amerikanischen Selbstvertretungsbewegung (Autistic Self Advocacy Network) übernommen wurden. Zweitens werden aktuelle Theorien zur Erklärung von Autismus vorgestellt, die vor allem neurowissenschaftlicher Art sind. Dem Autor ist es lobenswert gelungen, die teilweise komplizierten Darstellungen der Fachliteratur verständlich aufzubereiten. Insgesamt werden sieben verschiedene Ansätze thematisiert. Drittens legt Georg Theunissen seinen Schwerpunkt auf die Beschreibung von autistischen Fähigkeiten, besonders der autistischen Intelligenz. Dabei werden zwölf verschiedene Eigenschaften beschrieben, die (auch) als Stärken des Denkens von Menschen im Autismus-Spektrum verstanden werden können. Diesen «Aussensichten» auf Autismus stehen im zweiten Teil des Buches die «Innensichten» gegenüber. Für Aussenstehende, die sich zuvor noch nie wirklich mit diesem Thema auseinandergesetzt haben, wirken die analytischen und tiefgründigen Texte der verschiedenen Autoren wie eine Offenbarung. Mit dem authentischen Einblick ins autistische Denken, Handeln und Fühlen erreicht diese Publikation, was sich der Herausgeber gewünscht hat: Verständnis, aber auch Respekt gegenüber diesen Menschen, ihren Sichtweisen und Fähigkeiten.
Einziger Einwand: Wer in diesem Buch nach einer vertieften Thematisierung der ADHS mit ASS sucht, wird (leider) nicht fündig. In Anbetracht dessen, dass rund 70 % der Kinder mit Autismus-Spektrum-Störung auch von einer Aufmerksamkeitsdefizit-/Hyperaktivitätsstörung betroffen sind und bei rund 13 % der Kinder mit ADHS auch ASS diagnostiziert wird, wäre dies eine wünschenswerte Ergänzung in dieser 2. aktualisierten Ausgabe gewesen. Wer sich eingehender darüber informieren möchte: Die Ausgabe Pädiatrie 1/2019 (springermedizin.de) widmet der Doppeldiagnose einen Artikel von Dr. Anna Felnhofer, Dr. Oswald D. Kothgassner, Prof. PD Dr. Claudia Klier.
Weiterbildungshinweise
- Weiterbildung in Coaching mit Vertiefung in ADHS und Autismus-Spektrum-Störung, Schweizerischer Berufsverband für angewandte Psychologie. Ort: PH Zürich, Start: 28. 8. 2020
- Zertifikatsausbildung zum ADHS-Coach von Kindern, Jugendlichen und Erwachsenen, Höhere Fachschule für Sozialpädagogik ICP. Ort: Coachingzentrum Olten, Start: 24. 10. 2020
Weitere Informationen zu den beiden Weiterbildungen finden Sie auf unserer Homepage (Veranstaltungen): https://www.sfg-adhs.ch/